“อัลตร้าซาวด์ดีอย่างไร?
ตรวจกล้ามเนื้อ เส้นเอ็น เส้นประสาทได้ แต่กระดูกไม่ไหว! มาทำความรู้จักเครื่องมือวินิจฉัยที่ช่วยให้คุณรู้จักร่างกายตัวเองมากขึ้นกันเถอะ!”
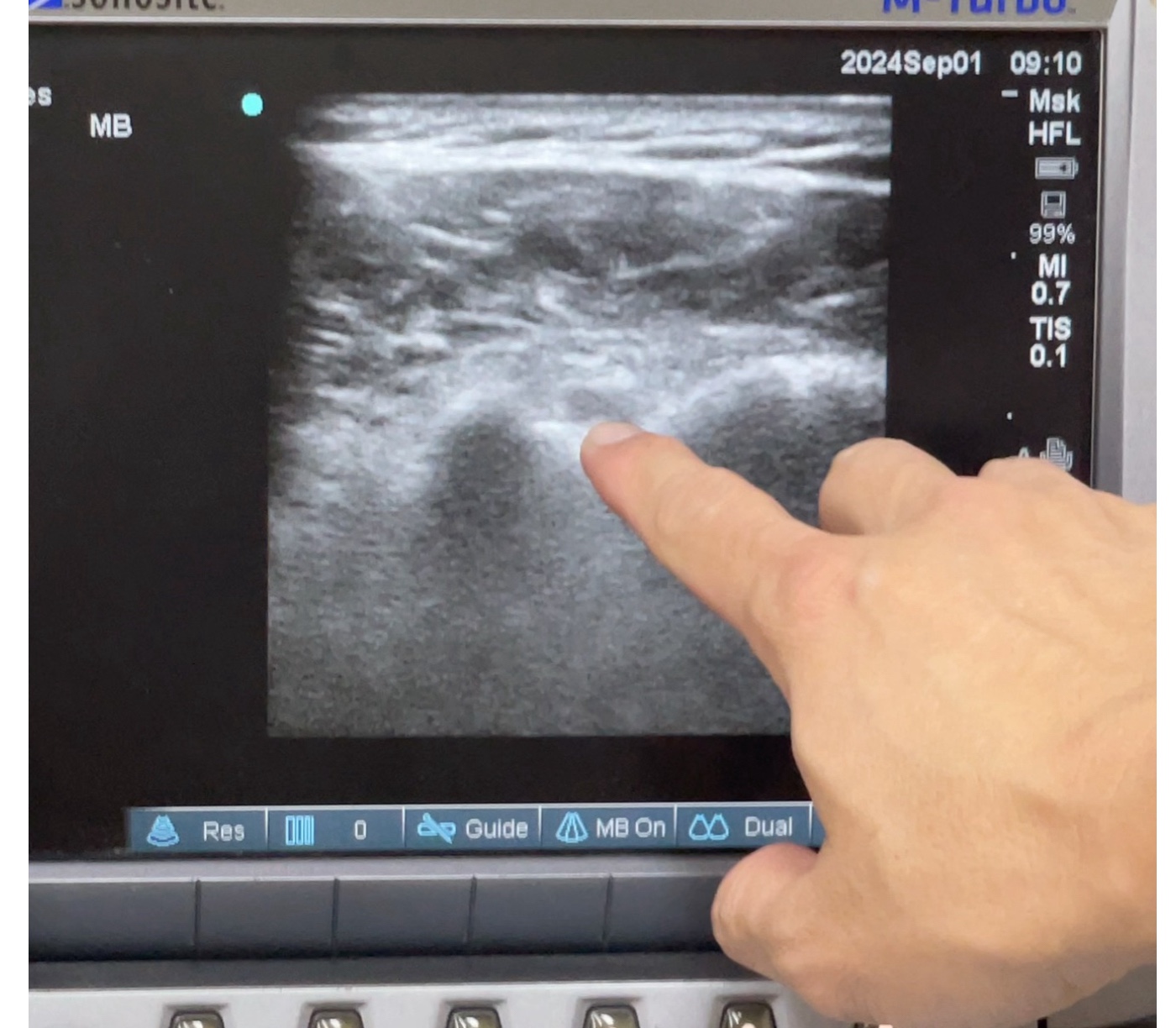
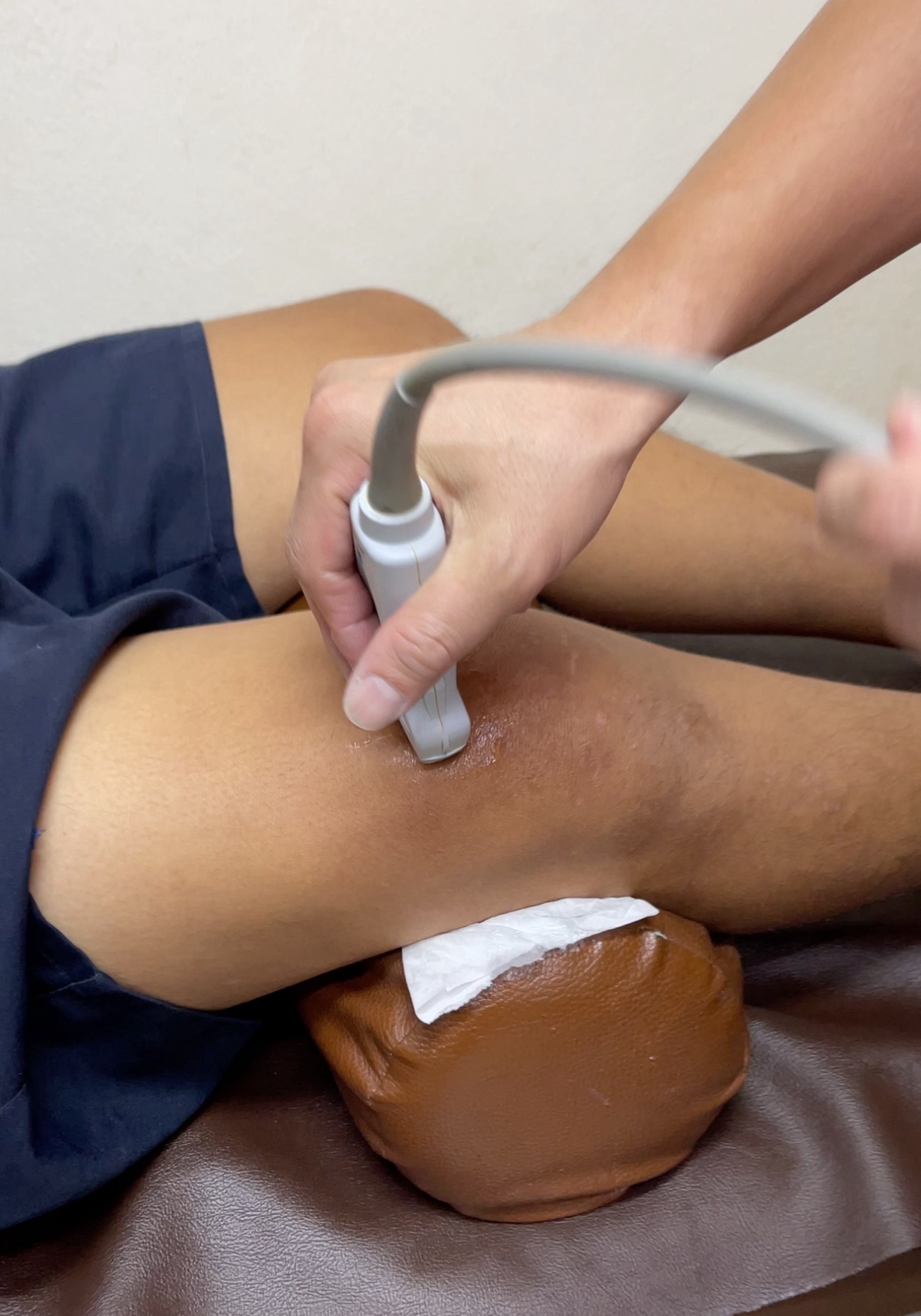
การใช้อัลตร้าซาวด์ (Ultrasound) ในทางการแพทย์ถือเป็นหนึ่งในวิธีการตรวจวินิจฉัยที่มีประโยชน์มาก โดยเฉพาะในเรื่องของการตรวจหาสาเหตุที่เกี่ยวกับการอักเสบของกล้ามเนื้อ เส้นเอ็น และเส้นประสาท
การตรวจด้วยอัลตร้าซาวด์ทำได้ง่าย ไม่เจ็บปวด และไม่มีรังสีที่เป็นอันตรายต่อร่างกาย
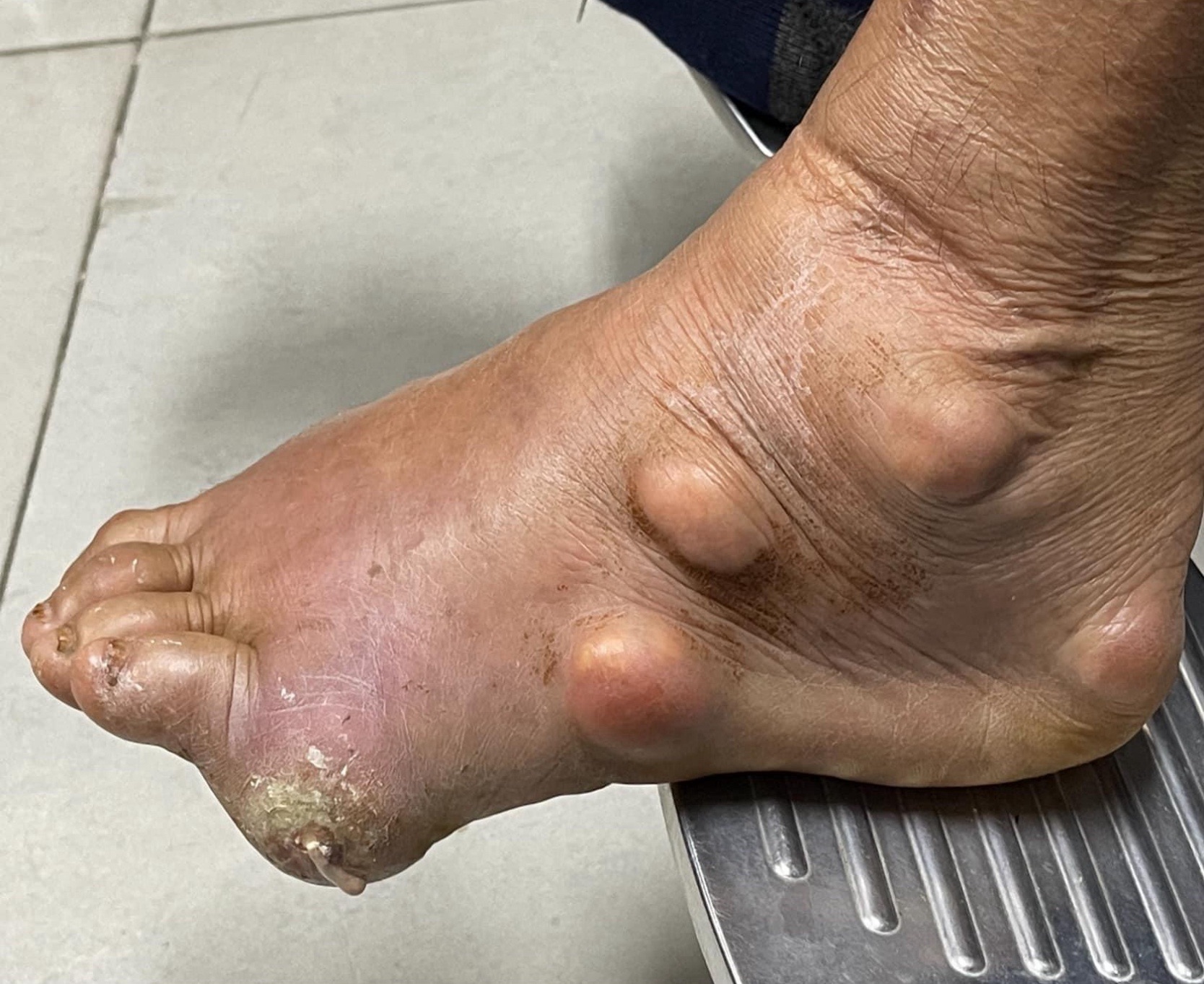
สามารถใช้ตรวจสอบการอักเสบหรือความเสียหายของเนื้อเยื่ออ่อน (soft tissues) ได้อย่างมีประสิทธิภาพ เช่น การดูการอักเสบของเอ็นร้อยหวายหรือเส้นประสาทที่อาจถูกกดทับในบางบริเวณ
ประโยชน์ของการใช้อัลตร้าซาวด์:
1. ตรวจกล้ามเนื้อและเส้นเอ็น – อัลตร้าซาวด์สามารถดูการอักเสบหรือความเสียหายของกล้ามเนื้อและเส้นเอ็นได้ เช่น เอ็นร้อยหวายหรือกล้ามเนื้อฉีกขาด
2. ไม่มีรังสีอันตราย – ปลอดภัยเพราะไม่มีการใช้รังสี เหมาะสำหรับการตรวจอย่างต่อเนื่อง
3. ตรวจเส้นประสาท – สามารถตรวจดูการกดทับหรือความผิดปกติของเส้นประสาทบางส่วนได้
4. ใช้งานสะดวกและรวดเร็ว – การตรวจอัลตร้าซาวด์ทำได้ง่าย ไม่ต้องเตรียมตัวมาก และไม่เจ็บปวด
ข้อจำกัดของการใช้อัลตร้าซาวด์:
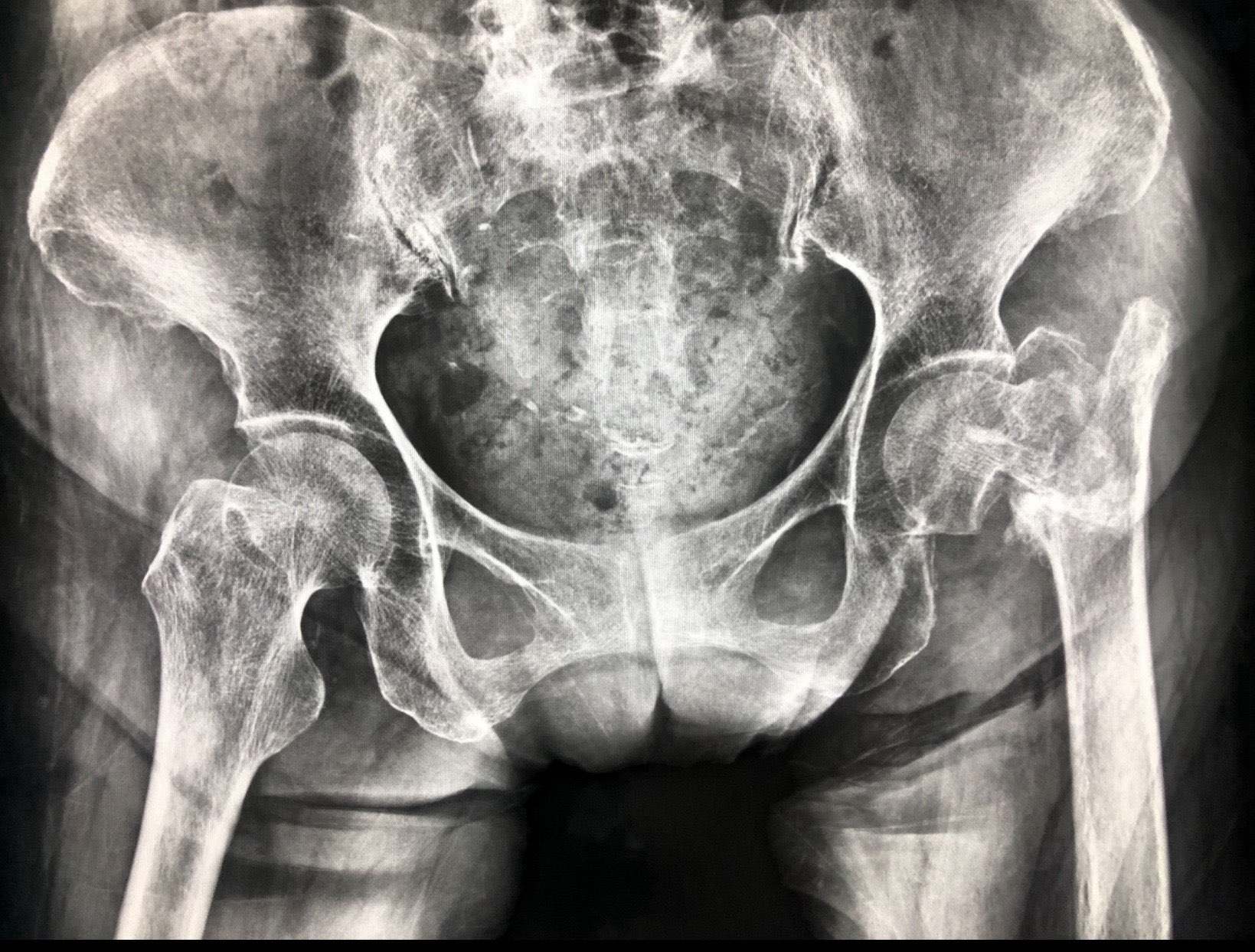
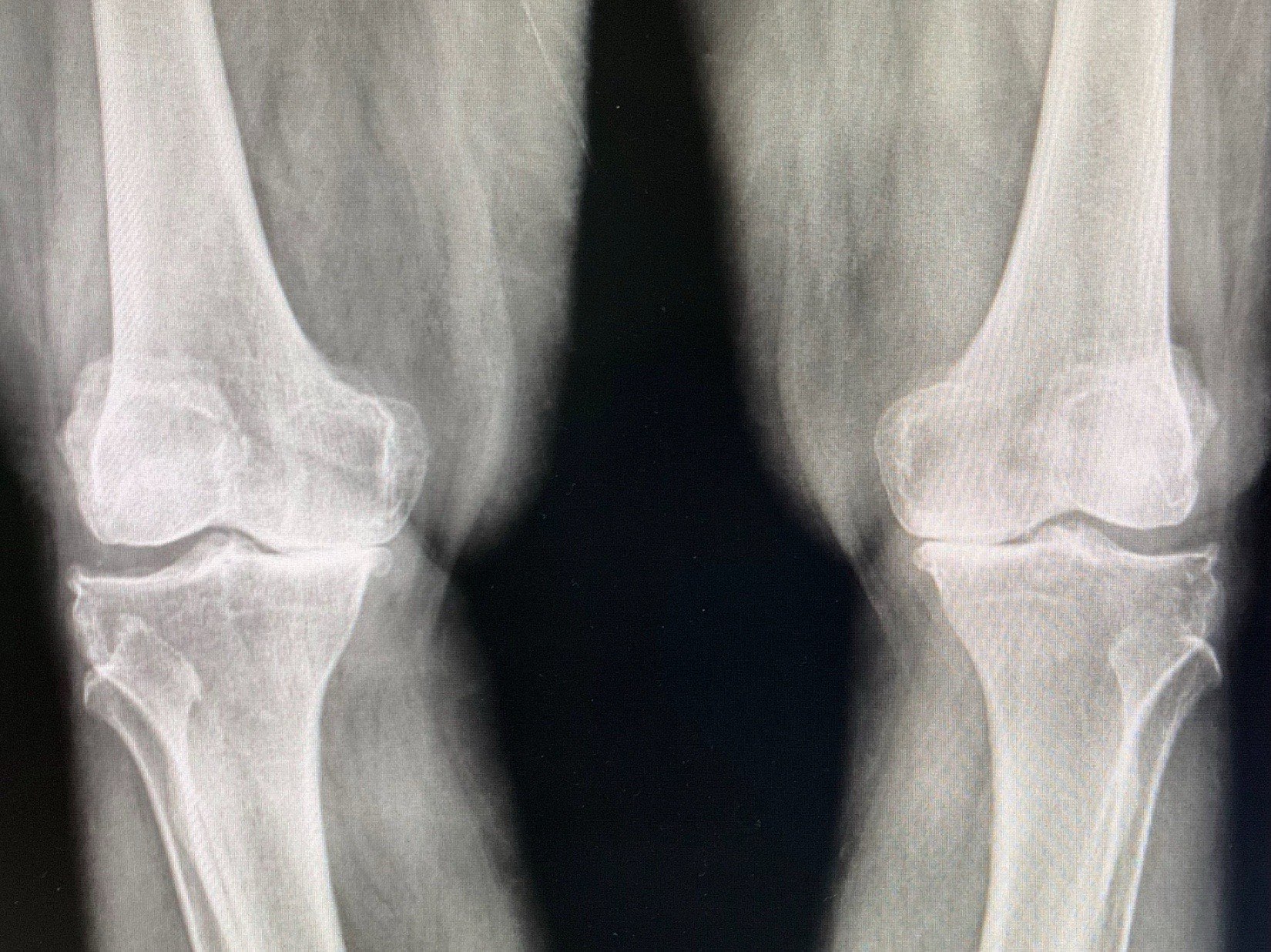
1. ตรวจกระดูกไม่ได้ – อัลตร้าซาวด์ไม่สามารถตรวจปัญหาของกระดูก เช่น หมอนรองกระดูกเคลื่อน หรือกระดูกเสื่อมในส่วนคอและเอวได้
2. มองไม่เห็นส่วนที่ลึก – อัลตร้าซาวด์ไม่เหมาะกับการตรวจอวัยวะที่อยู่ลึกมาก เช่น กระดูกสันหลัง หรืออวัยวะในช่องอก
3. ต้องมีแพทย์ผู้เชี่ยวชาญ – ผลการตรวจขึ้นอยู่กับทักษะของแพทย์ในการใช้อัลตร้าซาวด์และแปลผล
สรุป: อัลตร้าซาวด์เป็นเครื่องมือที่มีประโยชน์มากในการตรวจเนื้อเยื่ออ่อน แต่ถ้าเป็นเรื่องกระดูกหรืออวัยวะที่อยู่ลึก จำเป็นต้องใช้เครื่องมืออื่น เช่น เอ็กซเรย์หรือ MRI แทน
#อัลตร้าซาวด์ #ตรวจสุขภาพ #กล้ามเนื้อและเส้นเอ็น #ข้อจำกัดของอัลตร้าซาวด์ #รู้ทันสุขภาพ #หมอแนะนำ #ตรวจวินิจฉัย #หมอเก่งกระดูกและข้อ
ผศ.นพ.ธนินนิตย์ ลีรพันธ์
ปรึกษาปัญหากระดูกและข้อได้ที่ line ID @doctorkeng ไม่เสียค่าใช้จ่าย
https://page.line.me/vjn2149j?openQrModal=tru